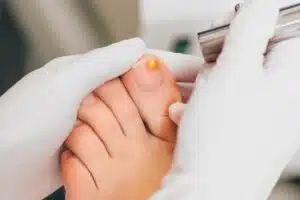
On la voit s’installer petit à petit, l’ongle qui jaunit, qui s’épaissit, et puis on remet à plus tard. La mycose de l’ongle du pied, ou onychomycose dans le vocabulaire médical, est une infection très fréquente : elle concerne près d’un adulte sur dix en France selon l’Assurance Maladie. Elle ne disparaît jamais toute seule, et plus on attend, plus le traitement sera long.
Voici, en pratique, comment la reconnaître, quels traitements vous trouverez en pharmacie sans ordonnance, ceux qui nécessitent une consultation, et surtout comment éviter qu’elle revienne dans six mois.
Qu’est-ce qu’une mycose de l’ongle du pied ?
L’onychomycose est une infection de l’ongle provoquée par un champignon microscopique. On parle aussi parfois de mycose unguéale : c’est exactement la même chose. Trois familles de champignons sont en cause :
- Les dermatophytes, responsables de plus de 80 % des cas selon les données de la Société Française de Dermatologie. Ce sont les mêmes coupables que ceux du « pied d’athlète ».
- Les levures du genre Candida, plus rares au pied mais classiques sur les ongles des mains. C’est le même genre de levure que celui qui peut provoquer une candidose buccale, dans un contexte tout différent.
- Les moisissures non dermatophytiques, encore moins fréquentes mais plus difficiles à traiter.
Pourquoi le pied, et particulièrement le gros orteil ? Parce que c’est l’environnement rêvé pour ces champignons : chaud, humide, à l’abri de la lumière, et exposé à des micro-traumatismes répétés (chaussures serrées, chocs sportifs, etc.).
Comment reconnaître une mycose de l’ongle du pied ?
Les premiers signes sont discrets. Voici ce qui doit vous alerter :
- Une tache jaunâtre, blanche ou brune qui apparaît au bord de l’ongle (souvent au coin libre) et qui s’étend.
- Un épaississement de l’ongle (on parle d’hyperkératose, c’est un excès de la couche cornée) qui rend la coupe difficile.
- Une friabilité : l’ongle se casse, s’effrite à la coupe.
- Un décollement partiel de la tablette unguéale (la partie dure visible) par rapport au lit de l’ongle, ce qui crée un espace vide où la poussière se loge.
- Parfois une mauvaise odeur, et plus rarement une douleur si l’infection est avancée.
Les dermatologues distinguent plusieurs formes selon l’endroit où le champignon entre :
- La forme distale et latérale, de loin la plus courante : ça démarre par le bord libre de l’ongle.
- La forme blanche superficielle : des petites taches blanches se forment sur la surface de l’ongle.
- La forme proximale : ça démarre près de la cuticule, plus rare, et souvent associée à une fragilité immunitaire.
Attention à ne pas confondre avec un simple traumatisme de l’ongle (un coup, un ongle qui noircit après un footing) ou avec un panaris, qui est une infection bactérienne aiguë et douloureuse autour de l’ongle. Si vous hésitez sur le diagnostic, notre guide pour soigner un panaris au doigt détaille les bons réflexes.
Causes et facteurs de risque
La contamination se fait par contact direct (sol d’une piscine, vestiaire, douche collective) ou par auto-contamination, notamment depuis un pied d’athlète mal soigné qui contamine ensuite l’ongle.
Certains facteurs favorisent l’infection :
- La transpiration excessive des pieds (hyperhidrose).
- Les chaussures fermées portées toute la journée, surtout en matière synthétique.
- Les micro-traumatismes répétés : course à pied, sports d’impact, chaussures trop étroites.
- Le diabète, qui augmente nettement le risque, et complique aussi la prise en charge.
- Une immunodépression (traitement par corticoïdes, chimiothérapie, certaines maladies chroniques).
- Un trouble circulatoire des membres inférieurs.
- Et tout simplement, l’âge : la pousse de l’ongle ralentit, le terrain devient plus fragile.
La mycose se transmet aussi facilement au sein d’un même foyer, par le partage des serviettes ou du tapis de bain. C’est pour cela que la prévention familiale compte autant que le traitement individuel.
Quand consulter et comment se fait le diagnostic ?
Une mycose qui touche un seul ongle, peu étendue, sans terrain à risque, peut se traiter en première intention en pharmacie. En revanche, il faut consulter un médecin ou un podologue dans plusieurs situations :
- Vous êtes diabétique : toute lésion du pied chez une personne diabétique justifie un avis médical rapide.
- Vous êtes immunodéprimé, enceinte ou allaitez.
- L’infection touche plusieurs ongles ou la matrice (la base de l’ongle, là où il pousse).
- Vous avez essayé un traitement local pendant 3 mois sans amélioration.
- L’ongle est douloureux, ou s’accompagne d’une rougeur étendue autour.
Avant de démarrer un traitement long et coûteux, le médecin peut prescrire un prélèvement mycologique. Concrètement, on gratte un petit fragment d’ongle infecté et on l’envoie au laboratoire. L’examen direct donne un résultat en quelques jours, la culture confirme l’espèce du champignon en 3 à 4 semaines. Cet examen est important : il permet d’écarter d’autres causes (psoriasis unguéal, lichen, traumatisme ancien) qui n’ont rien à voir avec un champignon, et qui ne répondront pas du tout aux antifongiques.
Les traitements de la mycose de l’ongle du pied
Les solutions sans ordonnance, en pharmacie
Pour une mycose peu étendue, qui ne touche pas la matrice de l’ongle, plusieurs options sont disponibles directement chez votre pharmacien :
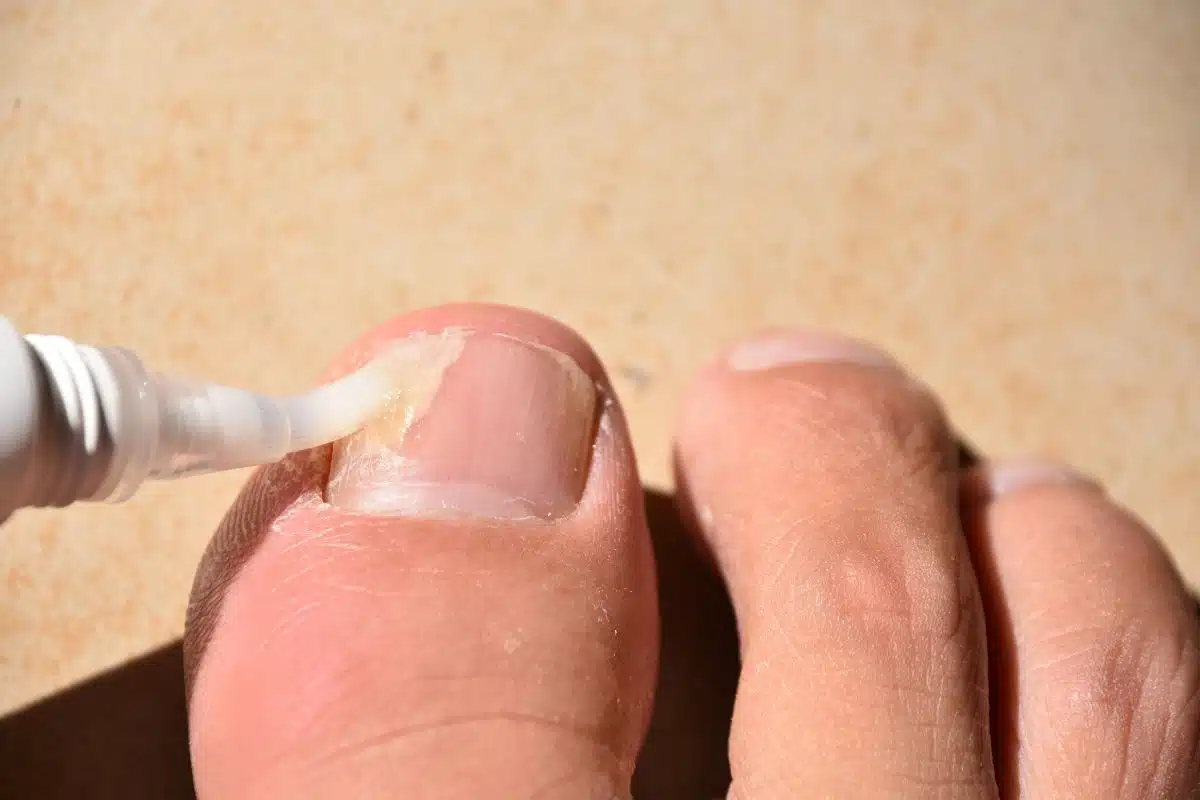
- Les vernis filmogènes à base d’amorolfine (5 %) ou de ciclopirox. Ils s’appliquent une à deux fois par semaine selon la molécule. Le vernis pénètre la tablette unguéale et délivre le principe actif sur la durée.
- Les solutions filmogènes hydrosolubles, plus récentes, qui s’appliquent quotidiennement et se nettoient à l’eau.
- Les kits d’avulsion chimique à l’urée : la pommade ramollit l’ongle infecté pour permettre de le retirer indolorement, avant d’appliquer un antifongique. Utile quand l’ongle est très épais.
- Une crème antifongique classique reste utile en complément quand la peau autour est aussi atteinte. Pour bien la choisir, voyez notre guide pratique sur la crème pour mycose : indications, durée, gestes utiles.
Selon la forme galénique (la forme du médicament : vernis, crème, ovule), notre comparatif des crèmes et ovules antifongiques précise laquelle convient à quelle situation.
Les traitements sur ordonnance
Si l’atteinte est sévère, étendue, ou résistante au traitement local, le médecin pourra prescrire un antifongique par voie orale (en comprimés). Les deux molécules de référence sont :
- La terbinafine, le traitement le plus utilisé pour les onychomycoses à dermatophytes. Cure de 3 mois en général pour le pied.
- L’itraconazole, alternative possible, parfois prescrit en cures discontinues (« pulses »).
Ces traitements ne sont jamais à prendre à la légère : ils interagissent avec de nombreux médicaments et peuvent toucher le foie. Un bilan sanguin avant traitement est généralement demandé. C’est aussi pour cela que le prélèvement mycologique est précieux : on ne lance pas une cure orale de 3 mois pour une lésion qui n’est finalement pas mycosique.
Dans les cas vraiment résistants, l’avulsion chirurgicale (ablation partielle ou totale de l’ongle) ou des séances de laser peuvent être proposées. Le laser donne des résultats variables et n’est pas remboursé.
Tableau comparatif : traitements OTC vs traitements sur ordonnance
Pour y voir plus clair, voici les grandes différences entre les deux familles de traitement :
| Critère | Traitement OTC, sans ordonnance | Traitement sur ordonnance |
|---|---|---|
| Forme | Vernis filmogène, solution filmogène, kit urée | Comprimés (voie orale), parfois avulsion chirurgicale ou laser |
| Principes actifs courants | Amorolfine, ciclopirox | Terbinafine, itraconazole, fluconazole |
| Indication idéale | Mycose distale, peu étendue, 1 à 2 ongles, matrice respectée | Atteinte étendue, plusieurs ongles, matrice touchée, échec du traitement local |
| Durée du traitement | 6 à 12 mois selon l’ongle | 3 mois en moyenne, suivi de la repousse de l’ongle (6 à 9 mois) |
| Surveillance médicale | Conseil pharmacien, suivi clinique simple | Bilan hépatique avant, parfois pendant, vigilance interactions médicamenteuses |
| Prix indicatif | 15 à 35 € le flacon, à renouveler | Remboursé par l’Assurance Maladie sur prescription |
| Limites | Inefficace si la matrice est touchée ou l’ongle très épais | Effets indésirables possibles, contre-indications, suivi obligatoire |
Les prix sont donnés à titre indicatif et peuvent varier selon les pharmacies et les conditionnements.
Et les remèdes naturels ?
L’huile essentielle de tea tree (arbre à thé) a montré une activité antifongique in vitro, c’est-à-dire en laboratoire, dans plusieurs travaux australiens. Mais sur l’ongle humain en vie réelle, les preuves restent fragiles. À considérer comme un complément éventuel, pas comme un traitement de fond. Et surtout, on ne l’utilise jamais pure chez l’enfant, la femme enceinte ou allaitante.
Les bains de pieds au vinaigre ou au bicarbonate ne traitent pas l’infection : ils peuvent soulager la macération et améliorer l’environnement, c’est tout.
Combien de temps dure le traitement ?
C’est le point le plus difficile à accepter pour les patients : il faut plusieurs mois pour s’en débarrasser. Pourquoi ? Parce que le traitement n’élimine pas l’ongle déjà infecté, il empêche le champignon de coloniser la nouvelle pousse. Or l’ongle d’un orteil pousse de 1 à 2 mm par mois seulement.
- Pour le gros orteil : comptez 9 à 12 mois de traitement local, ou 3 mois de traitement oral suivis de plusieurs mois d’attente pour voir l’ongle sain repousser entièrement.
- Pour les petits orteils : 6 à 9 mois de traitement local sont souvent suffisants.
L’erreur classique, c’est d’arrêter le vernis dès que l’ongle paraît plus joli, alors que la matrice est encore contaminée. Et là, six mois plus tard, c’est la rechute.
Comment éviter la récidive ?
La prévention compte autant que le traitement. Quelques gestes simples, à intégrer en routine :
- Sécher soigneusement les pieds après la douche, en particulier entre les orteils.
- Changer de chaussettes tous les jours, privilégier les fibres naturelles ou techniques qui évacuent l’humidité.
- Aérer les chaussures, alterner les paires plutôt que porter les mêmes deux jours de suite.
- Désinfecter les anciennes chaussures (sprays antifongiques disponibles en pharmacie) pour éviter la recontamination.
- Porter des sandales en piscine, en sauna, dans les vestiaires collectifs.
- Couper les ongles courts, droits, avec un coupe-ongles dédié à l’ongle infecté tant qu’il l’est.
- Soigner immédiatement un pied d’athlète : c’est lui qui contamine l’ongle dans la majorité des cas. Côté hygiène, voyez aussi notre fiche sur l’utilisation d’un savon antiseptique pour reprendre la main sans agresser la peau.
Si plusieurs membres du foyer sont touchés, il faut traiter tout le monde en même temps, sinon on se recontamine en boucle.
Foire aux questions
La mycose de l’ongle du pied est-elle contagieuse pour ma famille ?
Oui, surtout par les sols humides partagés (salle de bain, tapis de bain) et le linge. Évitez de partager serviettes, chaussons et tongs, et lavez le linge à 60 °C lorsque c’est possible.
Peut-on mettre du vernis à ongles cosmétique pendant le traitement ?
Non, ou alors très occasionnellement. Le vernis cosmétique étouffe l’ongle, gêne la pénétration du vernis antifongique, et empêche de surveiller l’évolution. Si c’est vraiment nécessaire pour un événement, choisissez un vernis « respirant » et retirez-le sans dissolvant agressif.
Je suis diabétique, que faire ?
Consultez votre médecin avant tout achat en pharmacie. Chez un patient diabétique, la moindre lésion du pied peut évoluer vers une complication sérieuse, et le bilan podologique annuel est remboursé par l’Assurance Maladie.
Comment savoir si mon ongle est mycosé ou simplement abîmé ?
Un ongle abîmé par un choc reste localisé, ne s’étend pas, et finit par être remplacé par un ongle sain qui repousse normalement. Une mycose, elle, progresse, gagne du terrain et touche souvent plusieurs ongles à terme. En cas de doute, le prélèvement mycologique tranche.
Combien de temps pour guérir d’une mycose de l’ongle du pied ?
Pour le gros orteil, comptez 9 à 12 mois de traitement local, ou 3 mois de traitement oral suivis du temps de repousse de l’ongle. Pour les petits orteils, 6 à 9 mois de traitement local suffisent souvent.
En résumé
La mycose de l’ongle du pied n’est pas grave, mais elle demande de la patience et de la régularité. Un diagnostic précis, un traitement adapté à l’étendue de l’infection, une hygiène irréprochable des pieds et des chaussures : c’est cette combinaison qui fonctionne. Si après 3 mois de traitement local rien ne bouge, ne vous obstinez pas seul. Une consultation permet de revoir la stratégie, et parfois de découvrir qu’il ne s’agissait pas d’une mycose du tout.
Sources et références
- Ameli.fr : reconnaître une mycose des pieds
- Haute Autorité de Santé : recommandations sur les antifongiques
- Vidal : mycoses du pied et de l’ongle
- Manuel MSD : onychomycose
- Inserm : dossiers d’information sur les mycoses
- ANSM : informations sur les antifongiques systémiques (terbinafine, itraconazole)
Cet article a été rédigé par Solène Courtois, rédactrice santé pour France Pharmacies, à partir des recommandations de la Haute Autorité de Santé, de l’Assurance Maladie et de la Société Française de Dermatologie. Il a été relu pour son contenu pharmaceutique afin de garantir la fiabilité des informations posologiques générales mentionnées. Il ne constitue pas un avis médical individuel et ne se substitue pas à une consultation.